痛みのミカタ概要(3) 目次
【痛みのアプローチ】 なぜ「回復する人」がいる一方で、「慢性化してしまう人」がいるのか?
■「すぐ治る人」と「なかなか治らない人」の違い
・「痛覚」と「痛み」の違い
・慢性疼痛患者の特徴
・「脳内活動パターンの違い」
■中枢機能障害性疼痛について
・繊維筋痛症(Fibromyalgia)
・FM患者の特徴的な脳内機構
・下行性疼痛抑制系の機能低下
■慢性疼痛に有効な治療法
・運動療法(エクササイズ)
・認知行動療法
回復するか慢性化するかのキーポイントを理解する
痛みのミカタ講座第3回目のテーマはなぜ「回復する人」がいる一方でなかなか回復せずに「慢性化する人」がいるのかを脳内活動レベルで理解することです。
「すぐ治る人」と「なかなか治らない人」は『何が』両者を分けるのでしょうか?
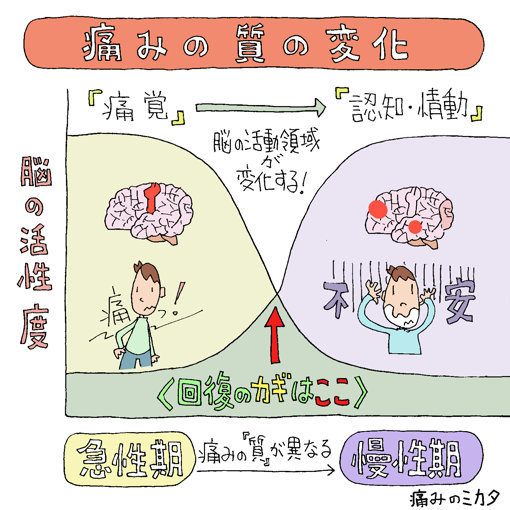
ギックリ腰などの急性の痛みであれば、通常は身体の損傷が治れば時間とともに「痛覚」としての痛みは減少していくはずです。しかし、何らかの原因で痛みが長引いてしまうこともあります。
「痛覚」と「痛み」の違い
2020年7月に国際疼痛学会によって痛みの定義が改訂されましたが(詳しい記事はこちら)その中の注釈の部分に以下のような記載があります。
『痛みと侵害受容は異なる現象です。感覚ニューロンの活動だけから痛みを推測できません』
これはどういう意味でしょうか?
まずはこちらの画像をご覧ください。
よくある話では戦場で負傷した兵士たちは大きな傷を負っているにも関わらず、その場では痛みを感じなかったという報告があったり、スポーツ時においても捻挫や骨折してもなお動き続けている選手もいます。
逆にこんな場合はどうでしょう?
だれでも1度は経験があるのではないでしょうか?足の小指を机やイスにぶつけた経験。
ちょっとした侵害刺激ですが、痛みの感じ方としてはとっても痛い!!
「幻肢痛」という痛みも存在します。足を切断しているので、実際は足からの侵害刺激の入力はないにも関わらず、本人は足に痛みを感じることがあります。
このように客観的には強い侵害刺激が加わったとしても痛みを感じなかったり、逆に痛み刺激が小さくても、より痛みを強く感じたり、さらに実際の侵害刺激が入力されなくても脳内で痛みを感じる場合もあるのです。
侵害受容は痛みにあらず
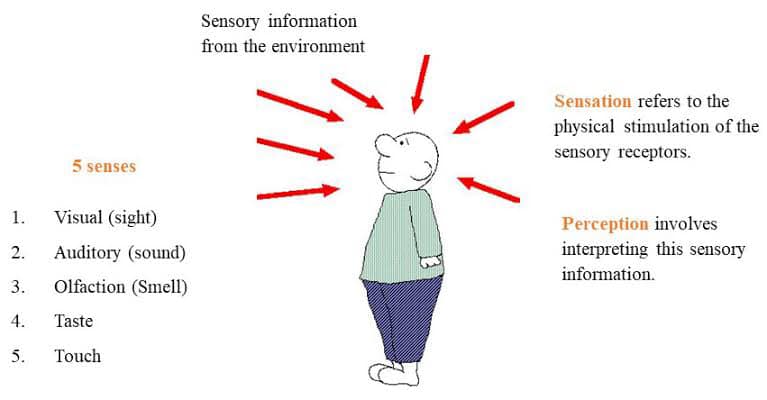
痛みは五感と同様に感覚のひとつであり、痛覚として「痛い!!」と脳で認知されます。つまり、侵害受容→侵害受容器→興奮→伝導伝達→脳へとその感覚(痛覚)は伝えられます。
「痛みは入力」
しかし痛みは、実は痛覚ではなく、『知覚』なのです。脳内に届けられた痛覚の刺激を意味づけて【痛み】を認知しているのです。
「痛みは出力」
そしてこの『知覚』は末梢からの侵害受容がそのまま脳内に入力されるのではなく、途中で痛みの増加や減少の装飾が加わります。さらに末梢からの侵害刺激がなくとも、脳内での過去の記憶や先行きの予期などによっても痛みを出力することができるのです。
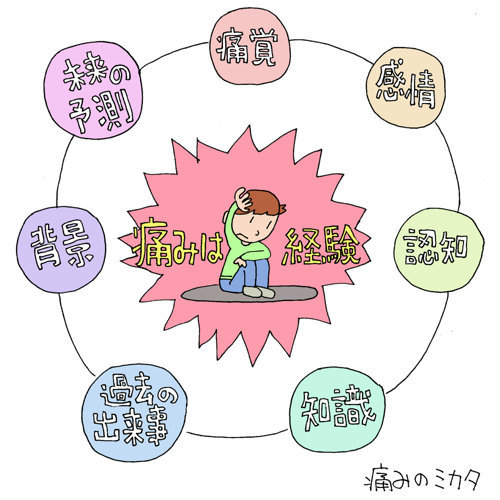
『痛覚は痛みの一部分に過ぎない』
よって、国際疼痛学会による痛みの定義にもあるように、実際の組織損傷がなくても、痛みは【不快な感覚および情動体験である】と言えるのです。
普段臨床で患者さんが訴える痛みを「感覚」としての痛みのみを治療されている先生方も多いのではないでしょうか?感覚と知覚とは異なります。
侵害刺激『入力』に対してアプローチすることも大切ですが、脳内に認知された『出力』としての痛みに対してアプローチすることは慢性疼痛治療においてはさらに重要となります。
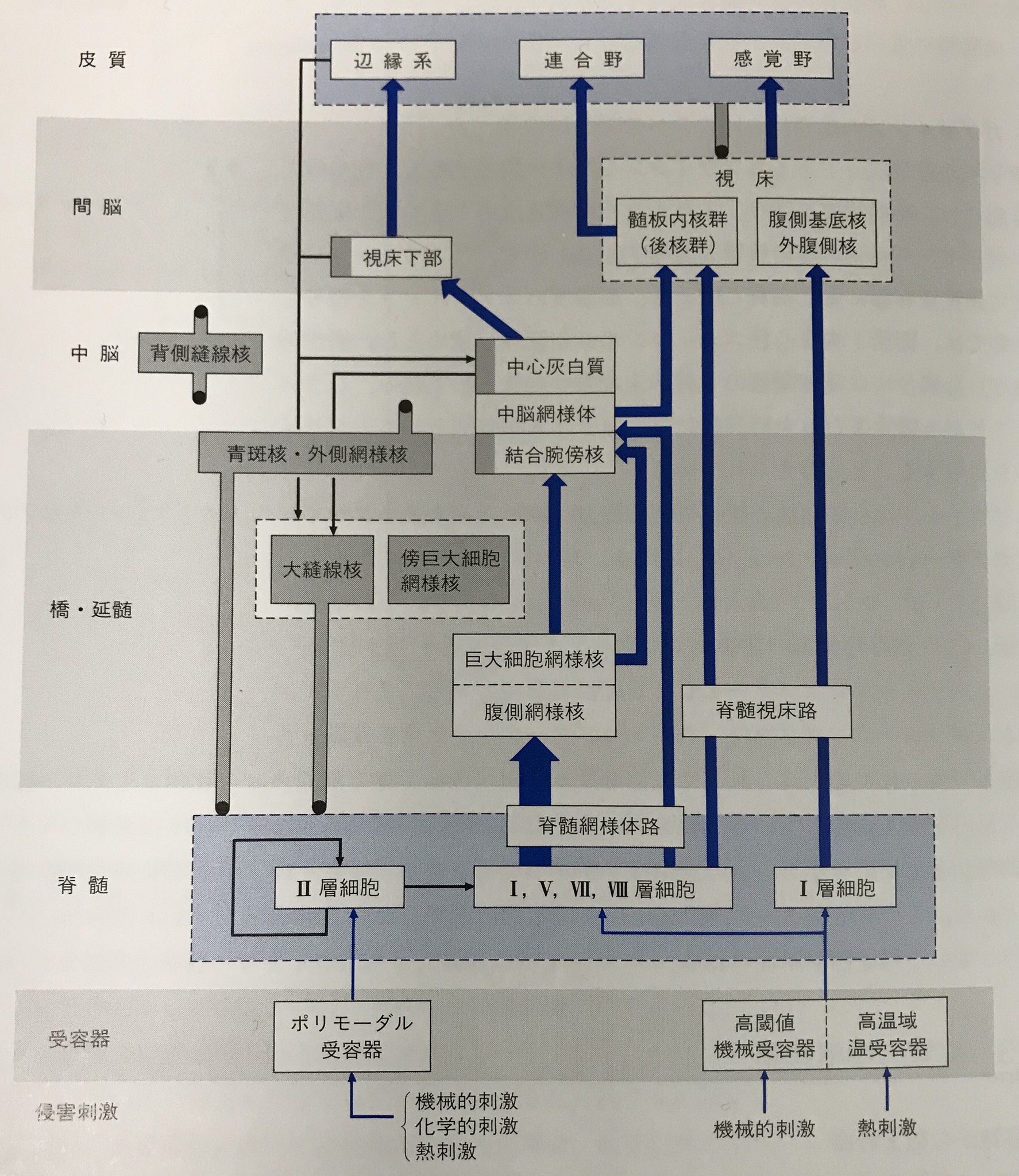
「脳・神経の科学1・ニューロン」
上の図を見て頂くとわかるように、機械的刺激や化学的刺激などの侵害刺激を受容器が受容すると(侵害受容)、その刺激は脊髄後角まで伝わり、そこからいくつかの伝導路へと分かれます。
1つは、どこがどれだけ痛いかという「痛覚」としての痛み。これは外側脊髄視床路を上行し最終的には『感覚野』に伝わります。
さらに、内側脊髄視床路や脊髄網様体路などを上行し、『辺縁系』へと伝わるルートもあります。これらは「情動」的な側面の痛みに関与します。
また、『視床下部』も経由しますので、こちらは「自律神経系」に関与します。
このように同じ侵害刺激でも伝導路のルートによっては、「痛覚」「情動」「自律神経系」への入力により、人それぞれ異なった反応が現れることになります。
様々なルートへの入力出力はこれまで個々人が経験してきた痛覚とそれに伴う意味づけによる脳神経系の可塑性によって形成されていくのかもしれません。
慢性疼痛患者の特徴とは
なかなか治らない慢性疼痛患者さんには様々な特徴があります。
■痛覚過敏・・痛みを感じやすく過敏です。
■痛みの部位が多数・・腰が痛い、膝が痛い、股関節が痛いと複数訴えます。また短期間に痛みを訴える場所がころころ変わります。
■動作恐怖、不安・・動くことに対して不安や恐怖をもっています。
■不動傾向・・痛みが出るのを恐れてなるべく痛みが出そうな動作を控えます。
■気分障害・・日常生活の活動が低下し、気分障害が生じうつ傾向になります。
■自律神経系の症状を伴う・・めまい、耳鳴り、頭痛、胃腸障害、高血圧、シビレなどを合併する。
■睡眠障害・・寝付けない、目が覚める
■思考低下、記憶力低下・・頭がぼっーとする、忘れっぽい。
これらが「脳内の活動パターン」の違いから生じている可能性があります。
つまり「すぐ治る脳内活動パターン」と「なかなか治らない活動パターン」があるということです。
慢性痛の脳内活動パターン
第1回目の復習になりますが、2013年に発表された研究(自発痛を感じた時の脳内の活性領域)によれば、
亜急性期の腰痛患者(SBP)に年4回、fMRIにて全脳スキャンを行ったうえで、1年後に痛みが回復していたグループ(SBPr)と痛みが継続して慢性化したグループ(SBPp)に分け、痛みの強さ、脳内活動部位を分析した結果・・・
左上の棒線グラフの■が回復しなかった慢性化したグループで、VAS(ビジュアルアナログスケール)は1年を通して60で、1年後のほうが若干高くなっています。左の縦軸がVASで横軸が時間です。2回目の評価が2か月後、3回目が半年後、4回目が1年後となります。
▼は回復したグループで評価1回目は、慢性化グループとさほど変化はありませんが、7~10w後ではVASが半減し、1年後には20くらいまで下がっています。
右側のfMRIの脳イメージングを見ると、上が慢性化群で、下が回復群ですが、評価1回目の段階では同じ部位が活性化しているのわかります。場所は視床、感覚野、島、前帯状皮質で、いわゆる感覚的な痛み(pain)領域なのに対して、1年後では大きく場所が異なります。
1年後、回復したグループではほとんどの領域が活性化していないのに対して、慢性化したグループでは初期と違い、扁桃体、内側前頭前野が活性化していました。いわゆる情動的な痛み領域(emotion)が活性化しています。
慢性化している方の特徴的な脳内活動パターンは「扁桃体」「内側前頭前野」の過剰興奮が特徴と言えます。
また前頭前野、特に背外側前頭前野(DLPFC)は認知・思考・短期記憶・意思決定を司る部位ですが、扁桃体の過剰興奮により、拮抗的にDLPFCは機能低下を起こします。
さらに、ためしてガッテンにも出演されていたアプカリアン教授ですが番組でも、「側坐核こそが痛みを和らげる重要な場所なんです」と仰られていましたが、慢性疼痛ではその「側坐核の機能低下」が見られます。
このように慢性疼痛の活動パターンの特徴として、扁桃体(Amyg)・内側前頭前野(mPFC)は過剰興奮を起こし、側坐核(NAc)、背外側前頭前野(DLPFC)は機能低下を起こしやすくなります。
臨床における痛みの4つの分類
これまでは侵害受容性疼痛・神経障害性疼痛・非器質的疼痛(心因性疼痛)に分類されていましたが、2018年に制定された「慢性疼痛治療ガイドライン」によると、非器質的疼痛ではなく、「心理・社会的疼痛」という言葉に変更されていたので今後はストレスなどの影響による痛みを「心理・社会的疼痛」と呼ぶ可能性があります。
そして4つ目の新しい分類が「中枢機能障害性疼痛」です。簡単に言うと、痛みを抑えてくれる「下行性疼痛抑制系」の働きが低下し、痛みを感じやすくなっている状態のことです。それに伴い、痛み以外の様々な症状が伴います。
線維筋痛症について
中枢機能障害性疼痛の1つとして挙げられるのが、「線維筋痛症(Fibromyalgia)」です。
線維筋痛症は原因不明の全身に広がる疼痛で、米国の女性歌手レディーガガも線維筋痛症であるとカミングアウトされていました。日本ではアナウンサーの八木亜希子さんが発症されました。
診断基準は3か月以上続く激しい痛みで、首の前、後ろ、肩、肩甲骨間、胸筋、肘、腰、股関節、膝の計18か所に圧痛があり、4Kgの力で押圧した時に11か所以上に強い痛みがある場合とされています。
線維筋痛症診療ガイドラインには状態により5つのステージに分類しています。
大きく分けると、ステージ4,5は寝たきり状態で、痛みの為自力で身体が動かせないので、治療院には来れないかと思いますが、ステージ3レベルであると治療院に来られることもあるでしょう。私の治療院にも「線維筋痛症」と診断された、ステージ3レベルに該当する方が3名来られました。ステージ1,2レベルの方は診断はされていなくてもたくさん来られているでしょう。
最近の研究では線維筋痛症患者は圧痛などの身体的問題だけでなく、脳の構造や機能にも問題があることが分かっています。
研究によって萎縮されている部位は違いますが、様々な部位で萎縮が見られます。萎縮すれば当然機能(働き)も低下を起こします。しかし痛みが改善すると、神経の可塑性により萎縮が元の状態に回復するという研究報告もあります。
下行性疼痛抑制系の機能低下
線維筋痛症患者は『ドーパミン』の減少によって痛みを抑える働きが低下しているという研究があります。
健常者(左側の図)、前脛骨筋に高濃度の生理食塩水を注入すると筋肉痛が生じますが、痛みの訴えに比例してドーパミンの結合が増えていることから、痛みを抑える働きをを高めるドーパミンが分泌されていることがわかりますが、一方、線維筋痛症患者(右図)、は痛みの訴えが増加しても、ドーパミンの結合が低い。つまり、ドーパミンの分泌不足で痛みを抑える働き(下行性疼痛抑制系)を高めることができない状態と言えます。
つまり痛みを抑える働きである「下行性疼痛抑制系」が上手く機能していないことが慢性疼痛を引き起こす原因の1つと考えられます。
そこで「痛み学講座(Ⅲ)」では痛みを抑える神経生理学的メカ二ズムの説明と、なぜ慢性疼痛患者は痛みを抑える働きが低下してしまうのか?そしてどうしたら下行性疼痛抑制系を活性化させることができるのかを説明していきます。
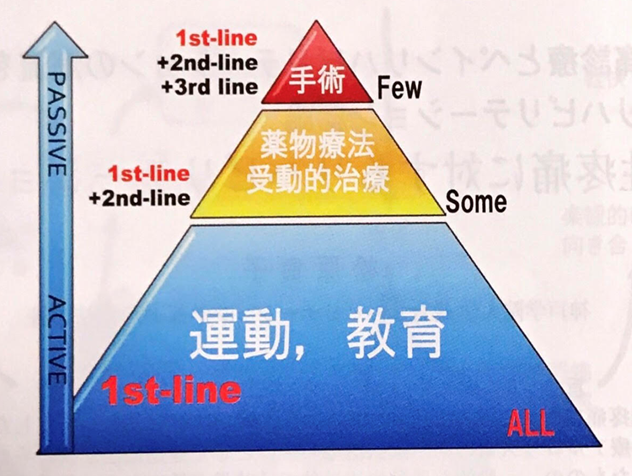
ちなみに、慢性疼痛治療ガイドラインには、慢性疼痛において有効な治療法として【運動療法】と【認知行動療法】がエビデンスレベルで1A(行う事を強く推奨する)と記載されています。
「慢性疼痛治療ガイドライン」
痛みの神経生理学(3)では、この両治療法が慢性疼痛に効果的な根拠を神経生理学的に説明します。
すでに海外の痛み治療のファーストチョイスは「痛みの理解」と「運動(エクササイズ)」を行っているのです。
a:598 t:1 y:0